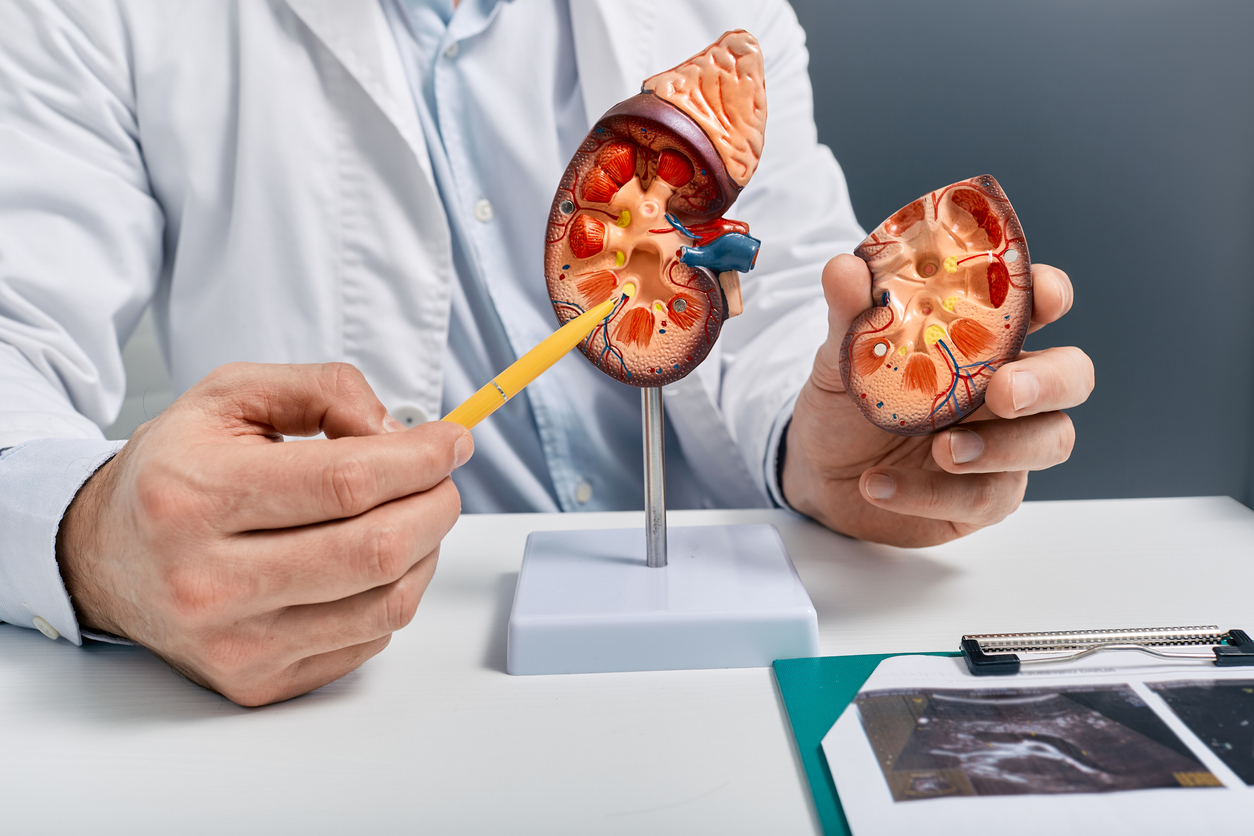
Uroonkologie
Im Bereich der Uroonkologie verfügen wir über das gesamte universitäre Spektrum möglicher operativer, strahlentherapeutischer und konservativer Therapien. Neben den etablierten Therapieformen bieten wir auch bildgeführte und minimal-invasive Behandlungsmöglichkeiten wie z.B. die stereotaktische Prostatabiopsie und die roboterassistierte Laparoskopie (da Vinci) an.
Engmaschiges Versorgungsnetz für individuelle Behandlung
Die enge Vernetzung und gute Zusammenarbeit mit klinischen Partnern auf dem Campus des Universitätsklinikums sowie niedergelassenen Ärzten bedeuten für die Patienten im Bereich der Uroonkologie ein hohes Maß an Sicherheit in der Versorgung.
Zudem wird so eine zeitnahe und effektive Umsetzung von Ergebnissen insbesondere aus der onkologischen Forschung in die moderne klinische Medizin (z.B. PSMA-PET-Bildgebung und PSMA-Radioligandentherapie) ermöglicht.
Den aktuellen Herausforderungen gerade bei der individualisierten Krebstherapie begegnen wir im Bereich der Uroonkologie mit einem neuen Versorgungskonzept: dem Carolus Institut für Uroonkologie am Westdeutschen Tumorzentrum.
Ärztinnen und Ärzte unserer Klinik für Urologie sind hier an der klinischen Versorgung auf höchstem Niveau sowie der Entwicklung neuester Verfahren maßgeblich beteiligt.

Univ.-Prof. Dr. med.
Boris Hadaschik
Direktor der Klinik, Leiter Uroonkologisches Zentrum,
Vizedirektor Westdeutsches Tumorzentrum
Ausgewählte Schwerpunkte & Indikationen der Uroonkologie Essen
Ausgewählte Schwerpunkte der Uroonkologie werden im Folgenden näher erläutert. Hierzu beraten wir Sie gerne individuell im Rahmen unserer Sprechstunden.
Prostatakrebs ist eine der am häufigsten diagnostizierten Krebserkrankungen bei Männern. Symptome, Diagnose, Behandlung & Nachsorge.
Nierenkrebs wird vermehrt bei Männern ab 50 Jahren diagnostiziert. Wir bieten Diagnostik, Behandlung und Nachsorge.
Risikofaktoren für Blasenkrebs sind unter anderem Rauchen und genetische Veranlagung. Ursachen, Symptome & Therapie – Klinik für Urologie.
Bei Hodenkrebs handelt es sich um eine vergleichsweise selten auftretende Krebserkrankung. Diagnose, Stadien & Prognose.
Roboterassistierte Chirurgie, insbesondere für die radikale Prostata-, Blasen- wie auch Nierentumorentfernung.
Für interdisziplinäre Uroonkologie
Mit Prof. Viktor Grünwald stärkt ein international ausgewiesener Experte auf dem Gebiet der Uroonkologie im klinisch und wissenschaftlich Bereich unser Team.
Erstdiagnose & Zweite Meinung
Im Rahmen unserer uroonkologischen Sprechstunde haben Sie die Möglichkeit, unseren Rat für eine Erstdiagnose in Anspruch zu nehmen. Darüber hinaus bieten wir Ihnen an, sich eine zweite Meinung einzuholen und neue Blickwinkel zu verschaffen – auch wenn Sie sich bereits in Therapie befinden.
Uroonkologische Sprechstunde
Sprechstunde der Allgemeinen Uroonkologie inkl. Metastasenchirurgie
Donnerstag
08:00 Uhr – 14:00 Uhr
Ansprechpartner:
OA Dr. med. L. Püllen
Terminvereinbarung unter:
Tel.: 0201 723 3216
oder E-Mail:
info-urologie@uk-essen.de
Sie sind an einem urologischen Tumor erkrankt?
Wenn Sie an einem Tumor des männlichen Harntraktes oder der männlichen Geschlechtsteile erkrankt sind und nach der geeigneten Therapie suchen: Nehmen Sie mit unserem Case Management Kontakt auf. Gemeinsam klären wir, welche Therapie für Sie in Frage kommt.

Stationärer Aufenthalt in der Urologie Essen
Sie haben Fragen zur Anmeldung, Aufnahme oder zum Behandlungsablauf? Lesen Sie hier ausführliche Informationen zu den konkreten Abläufen in der Urologie Essen.
Ambulante Operationen in der Urologie Essen
Kleinere Eingriffe und Untersuchungen können häufig ambulant durchgeführt werden. Welche Eingriffe dies sind und wie die Terminvereinbarung und Vorbereitung verläuft, erfahren Sie hier.
Case Management
Tel. 0201 723 7119
Anmeldung für die Tumorboards
